מספרים שברפואה הסינית העתיקה רופא היה מקבל תשלום כל עוד הפציינט שלו היה בריא. ברגע שהפציינט חלה, הרופא לא תוגמל, עד שהיה גורם לו להבריא שוב. ברפואה המערבית הקלאסית, לעומת זאת, אדם בקושי פוגש את רופאו כל עוד הוא בריא, ולא משלם לו דבר. רק כאשר הוא חולה, הוא הופך "רווחי" מבחינת הרופא.
ניגוד האינטרסים המובנה הזה נכון לא רק לרופאים, אלא גם ליצרני התרופות והמכשור הרפואי, המתוגמלים בהתאם להיקף המכירות ולאו דווקא בהתאם למספר החולים שבאמת הבריאו. אבל בשנים האחרונות מתחיל להתרחש שינוי, שאולי יקרב אותנו צעד אחד לקראת הפרקטיקה הסינית העתיקה, לפי האגדה לפחות: מערכות בריאות בעולם מתחילות לבחון את מודל התמחור לפי הצלחה.
כמה ממערכות הבריאות כבר החלו להטמיע את המודל הזה, באופנים שונים. בארה"ב, למשל, בתי החולים שעובדים מול המבטחת הממשלתית מדיקר כבר מקבלים תגמול עבור דאגה לאיכות חיי המטופלים בכמה מדדים ונקנסים אם אינם עומדים ברף מסוים של איכות. בבריטניה, שיש בה מבטח ממשלתי אחד, כבר עברו באופן חלקי למודל תגמול המשלב איכות וכמות, ולפחות חברת תרופות אחת, במאמציה לחדור לשוק, ביקשה לקבל תגמול רק עבור חולים שיחלימו וכך למצב את עצמה כבעלת יתרון. "גם היום מערכות הבריאות הן בעד החולה, אבל קשה לחולה לראות זאת כי המערכת מאוד לא אישית. הוא רואה את הרופא נלחץ מהאילוצים הכלכליים של המערכת. החולה רוצה שהמערכת תהיה בנויה כך שהיא לוקחת את הרצונות שלו בחשבון", אומר ל"גלובס" ג'ון ג'ינס, יועץ לראש ממשלת בריטניה בתחום מדעי החיים.
אבל אל תטעו, השינוי הזה מתרחש לא בעקבות דרישות הצרכנים; אלה חברות הביטוח, הממשלתיות והפרטיות, שמובילות אותו, עם רוח גבית מההתפתחויות הטכנולוגיות בתחום הרישום הרפואי האלקטרוני והביג דאטה. חברות הביטוח אינן עומדות בעומס העלויות של הטיפולים הרפואיים החדשים, והן מחפשות דרכים לחסוך בכל מחיר, ובזכות השיפור במערכות המידע, לראשונה נראית ריאלית האפשרות לתת תשובה לשאלה אילו טיפולים באמת מועילים ולאילו חולים. כך, התגמול עבור הצלחה נראה לחברות הביטוח ככלי שיכול להוביל לחיסכון כספי.
האם תגמול לפי הצלחה הוא הפתרון לכל חוליי מערכת הבריאות? המודל הזה מעלה לא מעט שאלות, כמו איך מציבים אמות מידה אובייקטיביות לבריאות, איך ניתן למדוד אותן לאורך זמן, האם האינטרסים של חברות הביטוח והצרכנים באמת משולבים זה בזה והאם על הדרך לאיסוף המידע הרפואי, המודל לא יגרור חדירה מוגזמת לפרטיות צרכני הבריאות. ושאלת השאלות: האם זהו מודל כלכלי הכדאי לכל המעורבים? נראה שבזה תלויה הישרדותו. בעמודים הבאים ננסה לענות על השאלות הללו, ולבחון מה אומר המודל החדש לגבי בתי החולים והרופאים, חברות התרופות והצרכנים.
בתי החולים והרופאים: מי קובע מה זאת בריאות
מודל של תמחור לפי תוצאה בבתי חולים החל בארה"ב ובאירופה לפני שנים רבות, אם כי באופן ניסיוני ומוגבל, וכעת הולך ומתרחב. כבר בשנות ה-70 ניסתה חברת הביטוח הממשלתית האמריקאית לתגמל בתי חולים בהתאם לקצב התמותה של האוכלוסייה המגיעה אליהם, אבל המודל הזה ננטש משום שהמדד לא היה מדויק מספיק - גורמים רבים יכולים להשפיע על תוחלת החיים באזור מסוים והתוצאה הייתה שבתי חולים בשכונות מוחלשות קיבלו מימון נמוך יותר מהממשלה והפערים בטיפול הרפואי בין עניים לעשירים רק התרחבו. בשנות ה-90 היה גל נוסף של מיזמים כאלה, אחר כך הוא דעך וחזר שוב בסביבות 2001. כעת, אומרים רבים מהעוסקים בתחום, הבשילו התנאים לפריצת דרך: ממשל אובמה תומך ברפורמות מקיפות במערכת הבריאות, מערכות הבריאות החלו בהטמעת מערכות תיעוד אלקטרוניות המספקות מידע מותאם אישית ולכולם ברור שעלויות מערכת הבריאות לא יכולות להמשיך להאמיר.
ארגון הביטוח הממשלתי של ארה"ב (CMS), האחראי על ביטוח של מבוגרים מאוד ועניים, קבע שעד 2018, 90% מהתשלומים לרופאים וספקים אחרים של שירותי רפואה יכללו רכיב של תגמול עבור ביצועים, בשיעור של 2%-5% מהתשלום הכולל. זו לא פחות ממהפכה ברפואה האמריקאית. האם התוכניות שהוטמעו עד כה מצליחות? התשובה מעורבת. "בתחילת שנות ה-2000 יצאו לאור כמה מחקרים שהראו הצלחות גדולות של השיטה, ומאז יצאו כמה מחקרים שהראו שהשיטה לא מצליחה כל כך", אומר פרופ' רפי ביאר, מנהל ביה"ח רמב"ם.
מחקר מ-2000 בחן תמריץ של 100 דולר שניתן לאחיות מעקב היריון ולנשים בהיריון כדי לעמוד ביעד בדיקות מסוים ומצא שסכום מוגבל זה בכל זאת עשה את פעולתו. מחקר אחר שבדק מגוון של תוכניות תגמול עבור איכות, גילה שיפור ממוצע של 5% בממוצע בכל מדד שתוגמל על פי איכות. אולם גם מחקר זה טען שההצלחה תלויה מאוד במאפייני התוכנית ובאופן הטמעתה. חלק מהתוכניות דורשות כל כך הרבה מאמץ ומעניקות כל כך מעט, שהרופאים אומרים שהיא "מגוחכת, בכלל לא שווה להשקיע".
חברת המחקר האמריקאית ראנד ו-AMA (American Medical Association) פרסמו באחרונה דוח מקיף בנושא. רופאים שהתראיינו בדוח טענו כי לשיטות המתגמלות על תוצאות יש פוטנציאל לשפר את חייהם, כי "סוף סוף הטיפול שראוי לתת יהיה גם זה שעבורו משלמים לנו", והעריכו ששיטות תגמול ישיר עבור תוצאה מעודדות גם שיתוף פעולה הדוק בין מומחים מתחומים שונים, כדי להשיג את התוצאה הטובה ביותר למטופל. אחרים הביעו הסתייגות. "ממילא אנחנו מנסים לדאוג לאיכות. זה חלק מהאינטגריטי שלנו כרופאים", אמרו אחדים, ואחרים הוסיפו ש"מדובר בכסף שממילא חייבים לנו עבור ההשקעה ויריקת הדם שלנו. הם לוקחים אותו מאיתנו ומחזירים אותו כ'בונוס'".
אבל כנראה בכל זאת יש משהו בתמריץ הכלכלי. גם היום, כשרופאים מתומרצים לחסוך בעלויות, לנתב חולים לא רווחיים לבית חולים אחר, לתת תרופה קצת פחות טובה אבל הרבה יותר זולה וכדומה - הם אכן פועלים בהתאם לתמריץ. נציגת חברת תרופות סיפרה לנו באחרונה שכשהחלה לדבר בהתלהבות על תרופה חדשה, שאמורה לפתור בעיה רפואית חמורה אך לא מסכנת חיים, הביעו הרופאים בחדרי חדרים מורת רוח מכך שהתרופה עלולה להיות "יעילה מדי", באופן שעלול להותיר אותם ללא פרנסה. גם מחקרים מראים שקשה מאוד להחדיר לשוק תרופות המאיימות על פרנסתם של רופאים, אלא אם כן מגייסים לשם כך את זרועותיהם החזקות של המבטחים.
עם זאת, רופאים מעלים גם טיעונים שקשה להתווכח איתם. למשל, הם חוששים שהתגמול ייעשה לפי פרמטרים שאינם בשליטתם. למשל, במקרה שמטופל מנהל אורח חיים לא בריא או חי בסביבה שמקשה על השינוי - הוא ייחשב כישלון לצורכי תגמול ותמחור, גם אם הרופא עשה את המיטב. טענה נוספת ואולי החריפה ביותר היא שמודלים כאלה עשויים למנוע מהם לקבל החלטות רפואיות שאולי יועילו לחולה אבל לא יענו על הקרטיריונים של המדד. קחו לדוגמה מודל שכבר מיושם היום בישראל ובו חברת הביטוח מתגמלת רופאים שמטופליהם מצליחים לשמור על רמה נאותה של סוכר בדם. מה יקרה אם רופא יחליט שחריגה קלה ברמות הסוכר היא הרע במיעוטו בהתחשב בנסיבות ואין טעם להילחם בה? במודל הנוכחי הוא ייקנס. "רפואה איננה תעשייה, אלא תהליך הרבה יותר מעודן. אני רוצה לסמוך על שיקול הדעת של הרופא", אומר ג'ון ג'ינס, יועץ ראש ממשלת בריטניה למדעי החיים, וביאר מוסיף: "זו אחת הטענות החריפות נגד המודל היום בארה"ב. רפואה היא עניין של שיקול דעת, היא רחוקה היום מלהיות מדע מדויק, אף שנעשים ניסיונות לכוון אותה יותר לעבר המקום הזה".
שאלת המפתח להצלחת מודל התמחור לפי תוצאה היא איך מגדירים את המדד באופן שמעודד בריאות. "יש ראיות לכך שאפילו רק דירוג של בתי החולים לפי נתוני תחלואה ותמותה, אפילו בלי תמריץ כספי, מוביל לכך שהם מיד מתחילים 'לשווק' את החולים הקשים שלהם החוצה. אחת הדרכים להתמודד עם הבעיה היא לתגמל את בתי החולים על פי שקלול של מדדי תוצאה וקושי המקרה", אומר ביאר.
ג'ינס נותן דוגמה נוספת, של מערכת בריאות שתגמלה בתי חולים שהצליחו לנתב את החולים מחדר המיון למחלקות או הביתה בתוך ארבע שעות לכל היותר. תוכלו לנחש מה קרה? כמובן, הוקמה מחלקה נוספת בשם "פוסט-מיון" שאליה הועברו החולים שעמדו לזלוג מעבר לטווח הזמן. "לא הועלנו פה בכלום, רק טרטרנו חולים שעברו ממקום למקום", הוא אומר.
"אני בעד מודלים של תמחור לפי הצלחה, אבל רק בתנאי שהם מוסיפים כסף למערכת - מי שטוב יקבל תגמול, אבל לא בתוך החסרת משאבים ממי שהוא פחות טוב", מסכם ביאר. "האוצר אוהב משחק סכום אפס - אם מתגמלים מישהו עבור ביצועים, זה חייב להיות על חשבון מישהו אחר. אבל המערכת בישראל ממילא כל כך מורעבת - היא מתוקצבת בכשישית מהמערכת בארה"ב. ידוע שבארץ דרושים עוד כ-10 מיליארד דולר רק כדי לעמוד בסטדנרטים האירופיים. אם האוצר יגרע כרגע מימון מבתי החולים שמצליחים פחות, הם פשוט לא יעמדו בזה".
מי יקבע את המדדים?
בארה"ב ובבריטניה מי שמשלם על הטיפול הוא זה שקובע מהו מדד האיכות, אבל ביאר מציע שיטה אחרת, שבה גורם חיצוני ואובייקטיבי ככל האפשר יעשה זאת. "מערכת היחסים בין קופות החולים, בתי החולים וספקי המכשור הרפואי והתרופות מתנהלים כשוק חופשי של קונים ומוכרים מרצון, שכל אחד מהם דואג לעצמו, אבל באמצע יש גורם שלא מעורב ולא מתייעצים איתו - הצרכן. לכן זה חייב יהיה להיות גוף אובייקטיבי שיפקח על העניין", הוא אומר.
"שקיפות היא המפתח לכך שהצרכנים לא יקופחו", אומרת שריל דנברג, חוקרת בכירה בחברת המחקר ראנד שהשתתפה בכתיבת הדוח המקיף שתיארנו. "חברות הביטוח יכולות לקבוע מגוון תוכניות, אך יש לאפשר לצרכן לבחור בחברת הביטוח שדורשת מהרופאים עמידה במדדים שגם הצרכן מזהה כחשובים עבורו. השקיפות הזאת, שכיום בשיטות התגמול המקובלות איננה קיימת, היא זו שתוודא כי שיטת התגמול עבור תוצאה עובדת עבור הצרכן".
חברות התרופות: נטל ההוכחה עליהן
ם המודל של תמחור בתי חולים לפי תוצאה הוא כבר מקובל יחסית, הרי שמודל של תמחור חברות תרופות ומכשור רפואי באופן הזה נמצא בשלבים ניסיוניים בהרבה. לפי דוח שפרסמה באחרונה חברת הייעוץ למודלים כלכליים בבריאות OHE, עד 2010 הוטמעו כ-30 פרויקטים מהסוג הזה.
הניסיונות לשיטת תגמול כזאת החלו בעקבות תסכול של חברות תרופות ומכשירים רפואיים מהתהליך הארוך שדורשות מהן חברות הביטוח לעבור עד להשגת תשלום עבור המוצר, גם אם עבר את כל הניסויים הקליניים והאישורים הפורמליים הדרושים. חברות המכשור הרפואי הישראליות מכירות זאת היטב: חברות הביטוח החלו לדרוש עוד ניסויים, עוד מידע, כדי להבטיח שהמוצר לא רק יעיל קלינית, אלא גם שיעילותו מצדיקה את עלותו.
מבחינה מסוימת אפשר להבין את חברות הביטוח: כשחברות תרופות ומכשור רפואי מקבלות אישור למכור ולגבות תשלום עבור כל מכירה (וזאת אחרי שנים של ציפייה והשקעה של מאות מיליוני דולרים), הן מסתערות על השוק. הן שואפות למכור את התרופה למטופלים שהיא יכולה להועיל להם מאוד, לכאלה שהיא יכולה להועיל להם קצת, וגם למטופלים שכבר מסתדרים לא רע עם פתרונות קיימים, זולים יותר. כך, כשחברת ביטוח מאשרת תרופה לסל שלה, היא פותחת פתח לגל מאמצי המכירות הזה, והיא רוצה להיות בטוחה שהיא שולטת בתהליך והתרופה ראויה לזה. התוצאה היא שהיא "מייבשת" את התרופה עוד כמה שנים מחוץ לשוק עד לקבלת ההחלטה, ובזמן הזה היא נגישה לעשירים בלבד.
לא רק שהחולים לא קיבלו בתוך זמן סביר את התרופות שכבר אושרו לשיווק כיעילות ובטוחות, למגמה הזאת הייתה השלכה שלילית נוספת: תהליך הפיתוח הפך עוד יותר ארוך, עוד יותר קשה ועוד יותר מייאש, עד כדי כך שעל מוצרים מסוימים ויתרו החברות מראש.
חברות תרופות שנמאס להן "להתייבש" הציעו את התהליך הבא לחברות הביטוח: תנו לנו לשווק את התרופה שאנחנו רוצים, אבל תשלמו לנו רק עבור החולים שאצלם באמת חל שיפור משמעותי. כך, חברת הביטוח יכולה לאשר שיפוי למוצר ולהפחית את הסיכון הכלכלי שלה וחברת התרופות מקצרת את זמן ההגעה למכירות ומקבלת כבונוס נקודות אמינות בקרב הרופאים, הרי אם היא מסכימה למודל כזה סימן שהיא מאמינה שהתרופה אכן יעילה.
כמו בתמרוץ בתי חולים, גם כאן יש מגוון מודלים שניתן ליישם. אחד המעניינים שבהם הוא מודל הקפיטציה - חברת תרופות מבטיחה שחברת הביטוח לא תשלם לה מעבר לסכום מסוים, לא משנה מה יקרה בשוק. אם יהיו ביקושים מטורפים לתרופה, חברת התרופות תספק אותם על חשבונה. כך חברת הביטוח מגדרת את הסיכון שלה, ואילו חברת התרופות יכולה להתחיל להרוויח מוקדם יותר.
היכן נמצא הצרכן בכל השיקולים הללו? התרופה לוסנטיס לטיפול במחלת עיניים הגורמת עיוורון היא מקרה מבחן מעניין. חברת הביטוח הממשלתית הבריטית טענה שיש לטפל במחלה רק כשהיא מגיעה לעין השנייה. החולים עצמם טענו שאובדן ראייה בעין אחת, שעלול להתפשט גם לשנייה, הוא מצב חמור בהחלט שגורם חרדה ודיכאון, ומעבר לכך, יש מקרים שבהם ניתן להציל את העין שנפגעה ראשונה, וכשהמצב יחמיר עד כדי כך שהעין השנייה תיפגע גם היא לא ניתן יהיה להציל אף לא אחת מהעיניים. נוברטיס, יצרנית התרופה, הציעה למבטח הבריטי את הרעיון הבא: לטפל בעיוורון בעין הראשונה, אבל המבטח יצטרך לשלם רק עבור 14 זריקות. אם יידרשו זריקות נוספות, החברה תספוג את העלות. לחולים זהו פתרון מצוין, למבטח - פשרה סבירה. ומה לגבי החברה? כנראה היא עשתה שיקול שממילא רוב החולים שהיא מגיעה אליהם כבר נמצאים בשלב שבו העין השנייה מידרדרת והם לא זוכים להרבה יותר מ-14 זריקות, אז מדוע לא לתת אותן בשלב שבו ניתן להועיל יותר, ליצור תדמית טובה יותר למוצר וגם להשיג אוכלוסיית חולים גדולה יותר?
מודלים כאלה מתאפשרים משום שהעלות העיקרית של תרופה אינה בייצור שלה, אלא בתהליך המו"פ. כשהמוצר כבר נמצא בשוק, לא כל כך קשה ויקר לייצר אותו. לעומת זאת, הגבלת תקופת הפטנט של תרופות גורמת לכך שהזמן הוא גורם מכריע מבחינת החברות, חשוב יותר מעלות המכר. עדיף מבחינתן למכור את התרופה ל-100 איש ולקבל תשלום עבור 20 בלבד, אבל להשיק שנה קודם, מאשר למכור ל-20 אנשים בלבד ולקבל תשלום על כולם אבל שנת פטנט מאוחר יותר.
הצרכנים הופכים למשתתפים בניסוי
מבחינת הצרכנים, המשמעות של מודל התמחור הזה הוא שהם בעצם הופכים למשתתפים בניסוי קליני. יש לכך חסרונות, בעיקר אובדן הפרטיות בגלל הצורך לאסוף נתונים, אבל גם יתרונות לא קטנים. היום, לאחר שתרופה מושקת לעתים קרובות המעקב אחריה נגמר. רק הרופא, שאינו רואה את התמונה הכוללת, יודע איך הגבתם אליה. אם יש תופעות לוואי, או שמתברר שהתרופה סותרת תרופות אחרות, או אינה מועילה כלל באוכלוסייה מסוימת - לוקח הרבה מאוד זמן לזהות זאת. אולם אם חברת ביטוח גדולה עוקבת אחר החולים כדי לאמוד הצלחה של הטיפול, הרי היא מאגדת מידע רב על התרופה ויכולה לזהות בעיות בתוך זמן קצר יותר.
מבחינת חברת התרופות, היא אכן צריכה להוכיח הצלחה בשטח. המצדדים בגישה הזאת אומרים שהיא תגרום לחברות למקד את החדשנות שלהן במוצרים שהעולם באמת זקוק להם במקום במוצרים שיכולים להימכר להכי הרבה חולים.
בשלב הזה עולה שוב השאלה על מפגש האינטרסים של הצרכנים וחברות הביטוח. האחרונות רוצות לתגמל את חברות התרופות על פיתוח מוצרים שישפרו את בריאות הציבור באופן שיחסוך להן עלויות, אולם מה לגבי מוצרים שמשפרים את איכות חיי הציבור אך אינם חוסכים בעלויות? בואו ניקח כדוגמה מוצר כמו ויאגרה, שהצליח הרבה מעבר למתוכנן ובקרב קהל רחב בהרבה מזה שיועד לו. כלומר, זהו מוצר שהציבור כנראה מעוניין בו. מבחינת חברת הביטוח מדובר אולי בהוצאה מיותרת על מטופלים שאינם באמת חולים, ובמודלים החדשים היא יכולה לתמרץ את חברות התרופות שימננו את הנגישות ואת השיווק של המוצר כך שציבור רחב המעוניין בו לא יוכל להגיע אליו.
האם זה טוב? רע? אם כולם קונים ויאגרה על חשבון ביטוח הבריאות, כלל המבוטחים משלמים על זה, ואולי לא כולם חושבים שטיפול לשיפור הזקפה לכלל האוכלוסייה הוא צורך בריאותי חיוני, כך שהתשובה לא פשוטה. והדבר נכון גם לתחומים אפורים עוד יותר. מכשול נוסף הוא מורכבות איסוף הנתונים לגבי מידת ההצלחה של התרופה, עד כדי הפיכת התמריץ ללא רלוונטי, משום שלא ניתן להגיע למסקנה גורפת. עוד סיכון הוא שלאחד הצדדים - חברת התרופות או חברת הביטוח - יהיה אינטרס להתנהל באופן שמטה את הנתונים.
בשנים האחרונות, לראשונה בהיסטוריה האמריקאית, הרשויות הממשלתיות מתחילות לממן בעצמן מחקרי "ראש בראש" בין תרופות שונות לאותה מחלה. חברות התרופות לא תמיד מעוניינות לבצע מחקר כזה ולהיבחן זו מול זו באופן כל כך מפורש. ואולם, ה-NIH, המכון הלאומי לרפואה בארה"ב, החליט לאחרונה לערוך בעצמו מחקר שבחן זו מול זו את היעילות של שלוש תרופות לטיפול בבצקת תוך עינית הנגרמת מסוכרת - לוסנטיס, אווסטין ואייליה (מתוצאות הניסוי עולה ש אייליה היא ה"מנצחת"). כעת חברות הביטוח יכולות לעשות עם המידע הזה מה שהן רוצות. להעביר את כל המטופלים לתרופה ה"מנצחת"? להמשיך בהתאמה אישית? לבחור בתרופה הזולה יותר? כך או כך, עוד נתוני איכות גלויים לפניהן.
לדברי קלאודיו ירזה, שותף מדעי החיים בפירמת רואי החשבון PWC, מודל של תמחור לפי הצלחה עשוי להיות הבסיס לשינוי מהותי באופן החשיבה של חברות התרופות, ואולי גם במבנה הארגוני שלהן. המגמה הזאת משתלבת בשתי מגמות חזקות נוספות: רפואה מותאמת אישית ו"ניהול כלל המחלה" (owning the disease). "הצורך להוציא לשוק תרופות שברור בדיוק לאילו חולים כדאי לשווקן כדי להשיג את התוצאה הטובה ביותר דורש מחקר מסוג אחר לגמרי בעת פיתוח התרופה"ף אומר ירזה. "לא עוד ניסויים קליניים רחבים, אלא מערך מדויק מאוד של איסוף מידע ספציפי וניתוח שלו לגבי כל חולה וחולה. בגישה כזאת, חברות תרופות יהפכו גם לחברות ניתוח מידע ברמה גבוהה. באשר לניהול המחלה, אם החברה מתוגמלת עבור הצלחת הטיפול, היא לא תסתפק במכירת התרופה בלבד, היא תצטרך לוודא שרופאים מסבירים היטב למטופליהם את אופן השימוש בתרופה, היא תצטרך לוודא שהמטופל אינו מתנהג באופן שמפחית מיעילות התרופה או נוטל תרופות סותרות; היא תצטרך לוודא שהמטופל אכן נוטל את התרופות שנרשמו לו. רק כדי לסבר את האוזן, היום כ-50% מהמטופלים אינם נוטלים את התרופות בהתאם למרשם".
חברות תרופות כבר החלו להפנים את הדברים הללו, ולהטמיע מדדי נוחות שימוש כבר בתהליך פיתוח התרופות. כך למשל חברת באייר הטמיעה בשני ניסויים שלה - בתרופה לסרטן הערמונית קסופיגו ובתרופה לאנדומטריאוזיס ויזאבל - אפליקציות שבאמצעותן דיווחו החולים על התחושות שלהם לפני, במהלך ואחרי נטילת התרופה ועל רמות הכאב, וזאת כדי לאמוד את נוחות השימוש ואת ההשפעה הנתפסת של התרופה בעיני החולים. באייר מדווחת שהשקיעה גם משאבים רבים בפיתוח תרופה נוגדת קרישה הניטלת פעם ביום ולא פעמיים. אין בכך לכאורה חשיבות לאיכות הטיפול, ולכן חברות הביטוח לכאורה לא אמורות לתגמל פיתוח כזה, אולם הדבר מקל בעיקר על חולים מבוגרים המטופלים במגוון תרופות, ולכן כן משפיע בסופו של דבר על איכות החיים.
"אם חברות התרופות לא ישלטו בתהליך, לא תהיה להן אפשרות לערוב להצלחת הטיפול, גם אם התרופה תהיה טובה", אומר ירזה. "לכן אנחנו רואים את חברות התרופות הופכות בעתיד לחברות המספקות פתרונות רפואיים כוללים במקום רק גלולות או זריקות, כמו ש-IBM כבר אינה מספקת מחשבים, אלא פתרונות תוכנה לארגונים". לדבריו התהליך הזה יהפוך המטופלים, שהיום הם שקופים במערכת, לשחקן בכלכלת הבריאות, ללקוח האמיתי של חברת התרופות.
צרכני הבריאות: המטופלים נדרשים לעמוד ביעדים
כעת הגענו לצלע השלישית ואולי החשובה ביותר מבחינת צרכני מערכת הבריאות - התגמול למטופל עבור ביצועיו שלו. ידוע היום שחלק נכבד מהמחלות החמורות ובעיקר התובעניות ביותר מבחינה כלכלית בעולם המערבי, הן מחלות הקשורות לסגנון חיים. חברות ביטוח רבות - הן בתחומי ביטוח הבריאות והן בתחומי ביטוח החיים - כבר היום מתמרצות מבוטחים השומרים על עצמם. למשל, חברות מציעות תוכניות ביטוח מוזלות ללא מעשנים, ובעתיד כנראה המעקב יהיה צמוד יותר.
למשל, חולים יוכלו לקבל החזר מביטוח הבריאות אם ישמרו על רמות לחץ הדם שלהם בטווח מסוים.
"בסן דייגו יושמה תוכנית שבה אוכלוסייה ענייה הזכאית לתלושי מזון קיבלה נקודות בונוס אם רכשה בתלושים הללו מזון בריא", מספרת שריל דנברג מחברת ראנד.
אבל כל בעיות המוטיבציה שפירטנו ביחס לרופאים עולות גם כאן לדיון. האם כל אדם יכול לשלוט ברמות לחץ הדם שלו? ברמות הכולסטרול? אפילו במשקל? האם תוכנית תמריצים כמו זו של סן דייגו אינה אלא אמצעי לקחת כסף מהעניים והחולים ולהעבירו לעשירים והבריאים ממילא?
"חלק מהרופאים בכלל סקפטיים לגבי היכולת של אנשים להקפיד על בריאותם", אומר ג'ון ג'ינס, "לטענתם, לרוב האוכלוסייה אין לא מוטיבציה ולא די כסף לגייס את המוטיבציה הזאת, וזה פשוט לא יעזור למי שלא נולד עמה. אני לא מסכים עם זה. לדעתי רוב האוכלוסייה כן פתוחה לשנות את מידת ההשקעה שלה בבריאות. השאלה היא איך מתמרצים. לא מספיק להגיד, 'כל מי שיפסיק לעשן יקבל אלף דולר'; צריך להגיד, 'אתה, שיש לך סוג הבעיות הזה והזה, הנה המדדים הספציפיים שאתה צריך לעמוד בהם".
המודלים הללו מעלים אותן שאלות גם לגבי מהו מדד הבריאות הנכון. קחו לדוגמה אדם שרק בתפריט מעט משמין מצליח לאזן את בעיית הצליאק שלו. כיצד נהיה בטוחים שאנחנו מודדים את הדברים הנכונים ומשאירים מספיק חופש פעולה בידי החולה? זה לא בהכרח יקרה אם נפקיד את הטיפול בידיהן של חברות הביטוח.
לדברי דנברג, חולים מקבלים היום תמריץ על ידי חלק מחברות הביטוח לפנות לספקי שירותים שהם זולים יותר למבטח (בלי שבהכרח אומרים להם שזו הסיבה). ספקי השירותים הזולים יותר, הם לעתים גם הפחות טובים. כך המבוטחים התלויים יותר בתמרוץ, כלומר העניים יותר, מופנים לטיפול פחות איכותי מעמיתיהם לאותו ביטוח.
"המודל הזה יהיה מוצלח וישים רק אם נפתח דרכים למדוד באופן אובייקטיבי את רמת הטיפול שמקבלים החולים אצל כל רופא או בית חולים, ולדרג אותם", אומרת דנברג, "כך אני יכולה לתמרץ חולים שיבחרו בספק זול יותר אבל באותה איכות, וליצור שקיפות רבה יותר שתאפשר תחרות חופשית ונכונה יותר בתוך המערכת".

מבחן התרופה
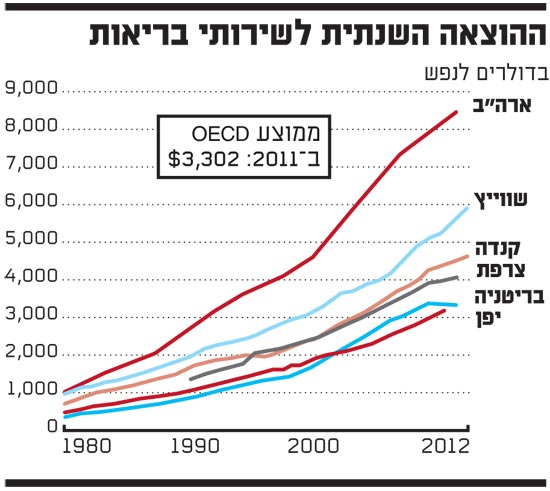
ההוצאה השנתית לשירותי בריאות
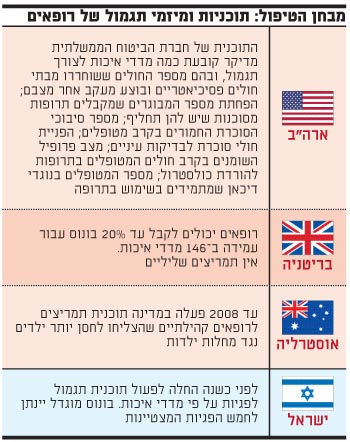
מבחן הטיפול