לא סתם הצטרף השבוע לישיבתה הראשונה של ועדת סל התרופות אורח לא שגרתי: שר האוצר משה כחלון. דיוני ועדת סל התרופות (ובשמה הרשמי, הוועדה הציבורית להרחבת סל שירותי הבריאות), המתקיימים בישראל מדי שנה בשנה מאז 1999, יוצאים לדרך הפעם בנסיבות חריגות מאוד - לראשונה בלי תקציב ברור ומאושר מראש. אז עם מה בכל זאת הסל יוצא לדרך? עם הבטחה של השר כחלון שתקציב הסל יהיה כמו בשלוש השנים הקודמות; כלומר, 500 מיליון שקל. מי יודע, אולי אפילו יותר. הישיבה הראשונה הגיעה למחוזות מעט משונים, כשיו"ר ועדת סל התרופות זאב רוטשטיין הניח ידו על כחלון ואמר לו, ביחס לצורך להגדיל את התקציב, "שחרר, משה, שחרר". אלא שכלל לא בטוח שכחלון יישאר בתפקידו; ומכל מקום רק הממשלה הבאה רשאית לקבוע את התקציב, כחלק מדיוני תקציב המדינה לשנת 2020.
אז איך קורה שסל תרופות יוצא לדרך בלי תקציב, ומה המשמעות? זה קורה כי תקציב סל התרופות, שלמעשה מייצג את התוספת הנדרשת לתקציב הבריאות של ישראל (סל הבריאות, כ-50 מיליארד שקל) כדי שהמדינה תוכל לרכוש תרופות וטכנולוגיות חדשות לאזרחיה, לא מעוגן בחוק. במילים אחרות, סל הבריאות לא מתעדכן טכנולוגית מדי שנה מכוח חוק.
בעבר היו ניסיונות בעבר לעגן עדכון כזה בחוק, אבל הם לא צלחו. וכך אחרי עשור שבו הסל תוקצב בדרכים לא מסודרות כלל, ובהתאם למיקח וממכר ולמה שהיה אז בקופת האוצר, החלה ב-2008 מסורת חדשה של הסכמים תלת-שנתיים בין משרד הבריאות לאוצר ביחס לתקציב הסל. גם הפעם מדובר במיקח וממכר, אבל לפחות הוא מסודר יותר.
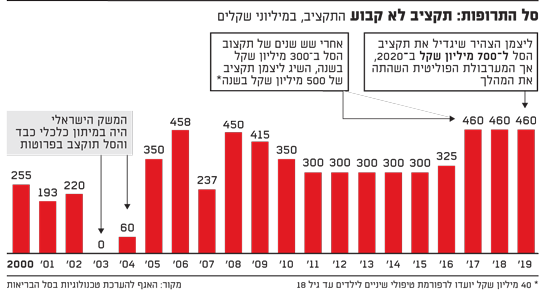
אחרי שש שנים (2011-2016) שבהן ההסכמים היו על תוספת של 300 מיליון שקל בשנה, סגן שר הבריאות, יעקב ליצמן, בקדנציה השנייה שלו, כבר השיג הסכם טוב יותר ל-2019-2017: 500 מיליון שקל בשנה. בשנה שעברה ליצמן אמר שהוא משוכנע, לא פחות, שתקציב הסל ל-2020 יגדל ל-700 מיליון שקל. וזה באמת כמעט קרה במסגרת ההסכמים הקואליציוניים שהיו על סף חתימה בין יהדות התורה בראשות ליצמן לבין ראש הממשלה בנימין נתניהו, ובשותפות האוצר.
סל התרופות
אלא שאז המדינה נקלעה שוב למערבולת עם פיזור הכנסת ויציאה לעוד מערכת בחירות, וההישג בוטל, או לכל הפחות הושהה. אז מה קורה עכשיו? לראשונה בתולדות הסל, "אין תקציב, אין הסכם, אין כלום", כפי שהסביר לנו בכיר בממשלה. כחלון אומנם מבטיח כסף, אבל מאחר שממשלת מעבר לא יכולה לקבל החלטות בנוגע לתקציבים עתידיים - דבריו של כחלון, נכון לעכשיו, הם בגדר הבטחה ללא ביסוס; יותר משאלת לב.
הפעם הקודמת שבה אירע תרחיש דומה הייתה ב-2003, וגם אז היה בנימין נתניהו מעורב, אך כשר האוצר. המשק היה אז במיתון כלכלי כבד, ובכלל לא היה ברור אם יהיה סל תרופות באותה שנה או שהסל יבוטל. בסופו של דבר הסל תוקצב בפרוטות: 20 מיליון שקל ב-2003 ועוד 40 מיליון שקל ב-2004, שניתנו במאוחד ב-2004, כך שהלכה למעשה הסל של 2004 לא התקיים.
תיעדוף התרופות לפי אפקטיביות הטיפול
אז מה המשמעות של סל תרופות שיוצא לדרך בלי תקציב? המצב כנראה גרוע פחות מזה שהיה ב-2003-2004. חרף הגירעון המשתולל כיום בתקציב המדינה וקיצוצים נדרשים, קשה לצפות תרחיש שבו הסל יתוקצב בפרוטות, והציפייה היא שיתוקצב לפחות כמו בשלוש השנים הקודמות. לצד זאת, בהחלט גם יכול להיות שיתוקצב בפחות.
מכל מקום, דיוני הוועדה יכולים לצאת לדרך גם בלי תקציב ברור, כי תחילת הדיונים עוסקים בבחינת העדויות הרפואיות והאפקטיביות של התרופות - תיעדוף שלהן בדירוג גבוה, בינוני ונמוך - ולא בכסף. אחרי שוועדת משנה מתמחרת את התרופות שסומנו בעדיפות גבוהה, הוועדה הציבורית מתכנסת שוב ומתחילה במלאכת הסינון של התרופות והטכנולוגיות, עד שהיא מגיעה לתקציב שיועד לה. כך שיכול להיות שהוועדה תיערך לכמה תרחישי תקציב (למשל, 300, 500 ו-700 מיליון שקל), או שעד שיגיע השלב שבו היא מתחילה לסנן את התרופות - כבר תהיה ממשלה והתקציב ייקבע.
היו"ר החדש של הוועדה, מנהל הדסה פרופ' זאב רוטשטיין, אמר בשיחה עם "גלובס", ש"לא הייתי מקבל על עצמי את התפקיד לולא הובטחו לי לפחות 500 מיליון שקל. החלטנו להתחיל עם הדיונים כעת ולא לחכות לממשלה החדשה ולהחלטת התקציב, כדי שהאזרחים יוכלו ליהנות מהסל כבר ב-1 בינואר. הנחת העבודה היא שתהיה ממשלה ויהיה תקציב, אחרת זה כאוס".
האתגר: להסתדר עם 500 מיליון שקל
אלא שלכל המעורבים בהרכבת הסל השנה ברור דבר אחד: גם בתרחיש האופטימי שבו הסל מתוקצב כמובטח ב-500 מיליון שקל, הסכום הזה פשוט לא יספיק הפעם. הם משרטטים מצב שבו בהיעדר עוד לפחות 200 מיליון שקל לסל, נעמוד בפני תרחיש קיצוני שבו תרופות חיוניות וקריטיות אינן נכנסות אליו. המשמעות עלולה להיות פגיעה קשה באמון הציבור ובמטרה המקודשת שעומדת בבסיס הסל, להיות מהמעודכנים בעולם, אם לא המעודכן שבהם. הצורך בעוד כסף לסל מדי שנה נובע לא רק מכך שהאוכלוסייה גדלה, אלא שגם מספר התרופות והטכנולוגיות המועמדות לסל כל הזמן גדל וגם מחירי התרופות מאמירים בהתמדה.
"בשנה שעברה היו מועמדות לסל כ-750 תרופות וטכנולוגיות והשנה כבר מדובר על יותר מ-900 (בשני המקרים בעלות כוללת של כ-3 מיליארד שקל, ה"ו)", אומר מנכ"ל משרד הבריאות, משה בר סימן טוב, בשיחה עם "גלובס". "אנחנו רואים יותר ויותר טכנולוגיות בעלות של יותר ממיליון שקל למטופל לשנה. השנה נראה שרף המיליון ינסוק. כך שמהניסיון שלי, ההתכנסות לתקציב של 500 מיליון שקל בנסיבות הקיימות היא פשוט בלתי אפשרית".
סימני המשבר ניכרו כבר בשנה שעברה, כשיו"ר הוועדה בשנים 2018-2019, מנהל איכילוב פרופ' רוני גמזו אמר בראיון ל"גלובס": "אני מתענה מזה שלא הצלחנו להכניס פנימה שלוש-חמש תרופות וטכנולוגיות חשובות... במהלך הדיונים היו לי מחשבות כפירה. רציתי ללכת לשרים ולהגיד להם: אני לא מצליח לעשות את המשימה שהטלתם עליי". גמזו התחייב שאם תקציב הסל לא יגדל, הוא לא ימשיך בתפקידו כיו"ר הוועדה, וכך אכן היה.
בין התרופות החיוניות שלא נכנסו לסל בשנה שעברה, ומועמדות גם השנה: אברקסן, שהוכחה כמאריכת חיים בחולי סרטן לבלב גרורתי, ועלותה הכוללת הייתה 5.5 מיליון שקל, וטיפול גנטי למחלת עיניים הגורמת לעיוורון ויש חולים ספורים בישראל הסובלים ממנה, בעלות כוללת של 13 מיליון שקל. התרופה היקרה ביותר המועמדת השנה לסל היא סולג'נסמה (Zolgensma) - תרופה חדשה לילדים עד גיל שנתיים שנולדו עם ניוון שרירים מסוג SMA, ומחירה מוערך בכ-7.5 מיליון שקל למטופל. כן, למטופל. בכל המקרים האלה העלויות הן חד-פעמיות.
טל מורגנשטיין, מנהלת האגף להערכת טכנולוגיות בסל הבריאות, שמלווה את הוועדה מראשיתה יחד עם ד"ר אסנת לוקסנבורג, מנהלת החטיבה לטכנולוגיות רפואיות (שתיהן במשרד הבריאות) ומרכזת הוועדה, זוכרת היטב את האתגר - אולי עינוי, במילותיו של גמזו - של אשתקד. "בבוקר האחרון של הוועדה בשנה שעברה התחלנו עם רשימת תרופות וטכנולוגיות בעלות של 900 מיליון שקל שצריך לצמצם ל-500. בערב הצלחנו לרדת ל-800 מיליון", אומרת מורגנשטיין. "הגענו למצב שאנחנו צריכים לחתוך את הרשימה בעוד 300 מיליון שקל, ואין לנו ממה. זו הייתה ועדה מאוד קשה, כי היא חתכה בבשר החי. התחלנו לחתוך בתרופות שהכי חשובות לקרדיולוגים, הכי חשובות לרופאי הריאה והכי חשובות לאונקולוגים. אמרנו ‘נלך לפי המלצות המומחים ונעצור איפשהו'. חתכנו בטיפולים יעילים ומצילי חיים.
זו הייתה פעם ראשונה שהתקציב לא הספיק לנו לתרופות וטכנולוגיות שהן באמת פורצות דרך ומצילות חיים, שהיה חשוב להכניס; שזו המחויבות שלנו להכניס".
זינוק של פי שבעה במחיר תרופה לסרטן
מורגנשטיין מחדדת שבניגוד למגמות צרכניות בעולם הטכנולוגיה, מחירי התרופות נמצאים בעלייה תלולה ומתמדת. כך למשל, המחיר הממוצע של תרופה אונקולוגית, למטופל לשנה, היה ב-2008 כ-17 אלף שקל ומאז קפץ פי שבעה, ל-127 אלף שקל. "ב-2000, כשהרצפטין (לטיפול בסרטן השד) תומחרה ב-100 אלף שקל למטופלת, זה נראה לנו טירוף. כיום בתרופות אונקולוגיות טבעי לדרוש מחירים של מאות אלפי שקלים למטופל לשנה. יש יותר ויותר מחלות יתום (מחלות נדירות) שמצאו להן תרופות, והן מוגשות לסל".
למה המחירים בעלייה מתמדת?
"אנחנו מדברות על שוק שאין בו תחרות אמיתית, כי יש בו שניים-שלושה שחקנים בכל נישה, ולכן כל תרופה היא מונופול או קרוב לזה. ברגע ששחקן אחד מתמחר את עצמו במחיר מסוים, שאר השחקנים מתיישרים. השוק האמריקאי הוא נקודת הייחוס לרף המחירים הגבוה בעולם. אין גורם שמפקח על המחירים, והם נקבעים בהתאם לביקוש והיצע. עוד פקטור חשוב הוא פקטור הפחד. חברות הביטוח מוכנות לשלם ואנשים מוכנים לשלם כי הם לא רוצים למות או לסבול. רוב מוחץ מההוצאה של חברות התרופות הוא שיווק, ורק 30%-10% מההוצאות הן למחקר ופיתוח".
המנגנון של הסל בישראל מעודד את חברות התרופות להפקיע מחירים?
"להפך. באנגליה, אוסטרליה וקנדה אין תקציב מוגבל לתרופות ואצלנו יש. סל התרופות הוא כרטיס הכניסה של התרופה לשוק הישראלי, ולכן החברות יעשו את מרב המאמצים להיכנס לסל, כולל הורדת מחירים בשנייה האחרונה. אם התרופה לא תיכנס, היא כמו לא קיימת ותצטרך לחכות שנה כדי להתמודד שוב על מקומה בסל".
פיילוט ראשון בסל התרופות: חולים מסרו דעתם על תרופות שהתנסו בהן
בפעם הראשונה השנה, משרד הבריאות מזמין חולים שהתנסו בתרופות וטכנולוגיות שמועמדות לסל (למשל, דרך טיפולי חמלה, ניסויים קליניים או במימון בביטוחים פרטיים) - למסור דעתם עליהן בטפסים המפורסמים בעמוד הוועדה, שבאתר משרד הבריאות. המשרד קיבל עד כה 60 חוות דעת מיותר מ-30 תרופות וטכנולוגיות, שיובאו לעיונם של חברי הוועדה.
מורגנשטיין, שהובילה את הפיילוט, אומרת ש"בכל העולם מקובל לערב חולים בתהליכים של מערכת הבריאות. אומנם אנחנו מצטרפים מעט באיחור לטרנד, אבל זה סוף סוף קרה ואנחנו מקווים שעם הזמן מספר המגיבים יגדל. אנחנו רוצים לשמוע כיצד המחלה השפיעה על החולה, על חיי השגרה שלו ועל ההתנהלות החברתית שלו; וכיצד התרופה השפיעה עליו, כולל תופעות הלוואי שלה. אנחנו מנסים לעודד את השטח להעלות צרכים מלמטה, כי זה הפידבק שהכי חשוב לנו. כבר היו מקרים של הצעות לתרופות וטכנולוגיות שהגיעו אלינו מאזרחים, ואכן נכנסו לסל בסופו של דבר". דוגמה מובהקת לכך היא פקס ששלח אזרח ב-2013 ללשכתה של שרת הבריאות דאז יעל גרמן, אחרי מותו של הזמר אריק איינשטיין ממפרצת אבי העורקים הבטני. "הוא כתב לנו שישנה בדיקת אולטרסאונד שמאפשרת זיהוי מוקדם של המקרה, ושלו אריק איינשטיין היה עובר אותה הוא לא היה נפטר. ביצענו הערכה טכנולוגית לבדיקה הזו וכעבור שנה היא נכנסה לסל עבור גברים בני 65-74 עם עבר של עישון".
רוטשטיין: "לא נהיה פראיירים של חברות התרופות ולא נאפשר רווחיות חזירית"
יו"ר ועדת סל התרופות הנכנס, מנהל הדסה פרופ' זאב רוטשטיין, טוען שיש לו בארסנל פתרונות "לא שגרתיים" להתמודדות מול האילוצים התקציביים הלוחצים שיעמדו בפני הוועדה. כך למשל, הוא היה רוצה ליישם מודל של "תשלום בגין הצלחה" (Pay Per Performance) מצד חברות התרופות, כך שאם יתברר שהאפקטיביות שהבטיחו נמוכה ממה שקרה בפועל - הן יחזירו כסף למדינה בשיעור יחסי. תפיסה שנויה במחלוקת של רוטשטיין, שגם אותה היה רוצה ליישם השנה במסגרת הסל, היא שמוטב להכניס יותר תרופות לסל, במחיר של השתתפות עצמית גבוהה יותר, בהשוואה למצב שבו נכנסות פחות תרופות, אבל בלי השתתפות עצמית או השתתפות מינימלית. זו גישה שמשרד הבריאות מתנגד לה, שכן היא חותרת תחת עקרון השוויון. תרופה בהשתתפות עצמית של כמה עשרות או מאות שקלים עלולה להיות אפשרית לאנשים ממעמד סוציו־אקונומי מסוים, אך בלתי אפשרית לאחרים.
"משרד הבריאות לא אוהב את זה כי הוא פופוליסט", אומר רוטשטיין ל"גלובס". "אבל אני חושב שאם אני יכול להכניס חמש תרופות במקום אחת, גם אם זה אומר יותר השתתפות עצמית - זה עדיף. למעוטי יכולת צריך לתת את התרופות במחירים אחרים".
לגבי מחירי התרופות הגבוהים, רוטשטיין מבטיח ש"לא יעזרו לוביסטים. לא נסבול תוספת מעל עלות של 700% ו-1,000% ולא נהיה פראיירים של חברות התרופות. בתרופות הרווחים בלתי סבירים כי הביקוש קשיח, ואנשים מוכנים למכור את הבית שלהם בשביל לחיות. בהיעדר הנחה דרמטית, תרופה לא תיכנס לסל".